上一篇我们讲到,马萨诸塞州总医院和哈佛医学院的几位医生联合在新英格兰杂志发表了一例特殊的病例:64岁老年患者,转移性黑色素瘤,在接受免疫检查点抑制剂伊匹单抗(ipilimumab)和纳武单抗(nivolumab)联合治疗25天后出现发烧、咳嗽和严重的低氧血症,予以激素治疗并停止免疫治疗,缓解后出院;4周后因连续大容量腹泻再次入院,治疗无缓解;后病情恶化,第24天因为多器官衰竭、呼吸衰竭、急性肾衰竭、败血性休克而死亡。从发病和治疗过程中我们看到,医生给予了非常积极的治疗,但仍然没能逆转病情发展,直到死亡。
那么,死因到底是什么?是免疫治疗引起的严重毒性反应吗?让我们来看看尸检结果。

半分钟读全文
- 尸检发现:不存在免疫检查点抑制剂治疗导致的肺炎炎性特征和肠炎残留的特征;却发现多种真菌感染的特征;
- 免疫抑制治疗使患者处于与多种类型病原体相关的感染的高风险中;装修房子提高了患者暴露于土壤和环境霉菌孢子的可能性;
- 早期识别和治疗这些不良反应对于限制其持续时间和严重性非常重要;需要采用多学科方法来应对免疫治疗引起的毒性反应。
尸检所见
Dr. Jonathan England(病理科医生):
为寻求以下三个问题的答案进行尸检:
1、转移性黑色素瘤状态如何?
2、是否有免疫相关不良反应的组织学证据?
3、死亡原因是什么?
在右上肺发现一个明确的结节,直径1.5cm,与患者转移性黑色素瘤的相关病变相对应,之前已经进行了活检。组织学检查示一大块区域坏死,没有存活的肿瘤细胞存在,该发现与所治疗的疾病一致。大脑的肉眼检查示左侧中央前回一0.8cm空洞,与先前手术切除及随后行放射治疗的转移灶相对应。组织学检查示神经胶质增生,无残留黑色素瘤。其他器官没有发现黑色素瘤转移灶。
因为怀疑是由免疫检查点抑制剂治疗导致的神经病变,对背根神经节和周围神经进行了组织学检查。一个有代表性的背根神经节标本显示CD3 T淋巴细胞浸润,伴神经节细胞损伤,伴有星形胶质细胞增殖的脱落(图4A和4B)。相似的,周围神经显示散在的CD3 T淋巴细胞(图4C)伴大有髓纤维斑片状缺失和轴突变性的证据。这些感觉神经节炎和炎性神经病变的发现与免疫检查点抑制剂的免疫相关神经毒性反应一致。
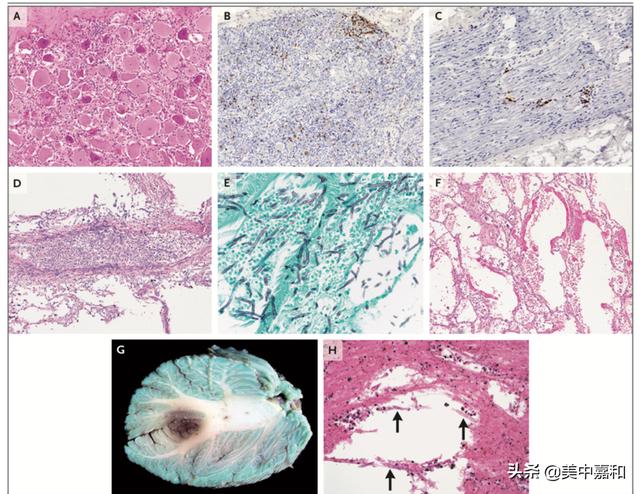
(图4:大脑和肺的尸检标本)
肺很重(合并肺重量为1450g,男性正常范围为267至1395g),而且显示有出血区域和斑片状硬化。显微镜下检查该区域有代表性的部分显示,有广泛血管侵入性真菌性肺炎的证据(图4D)。格莫瑞六亚甲基四胺银(Gomori methenamine-silver, GMS)染色突出了稀少的有隔膜的菌丝,伴有规则的锐角分支,发现与曲霉菌(aspergillus)感染相符(图4E)。确认肺泡内出血伴偶有透明膜,提示弥漫性肺泡损伤(图4F)。不存在免疫检查点抑制剂治疗导致的肺炎炎性特征。小脑的肉眼检查显示开心果绿色(与亚甲基蓝一致,亚甲基蓝是患者死亡前作为重症监护管理的一部分使用)和一块柔软的区域,尺寸2.0cm,伴褐色变色(图4G)。组织学检查变色区域的切片显示有广泛的坏死,伴出血,嗜中性粒细胞炎症和真菌菌丝,这些发现可诊断为散播性曲霉病(图4H)。食管中发现的额外证据证实为散播性曲霉病。对大肠和小肠的检查显示明显的缺血改变,与终末期休克相符合。没看见先前诊断的免疫检查点抑制剂治疗导致的肠炎所残留的可识别的特征。确定死因为散播性曲霉病,对转移性黑色素瘤进行了复杂的治疗。尸检从肺部获得的标本培养后长出了土曲霉。
传染病管理注意事项
Dr. Michael K. Mansour(内科医生):
除了极少数情况外,接受免疫检查点抑制剂治疗的患者本身并不会增加感染的风险。事实上,由免疫检查点抑制剂治疗引起的T细胞反应增强通常会引起旺盛的免疫反应。这些反应模仿了免疫重建综合征的生理特征,有时在慢性感染背景下是有益的,例如丙型肝炎病毒感染或者HIV感染。
相反的,用于治疗免疫检查点抑制剂疗法引起的毒性反应的干预措施使这些患者处于感染的高风险中。这个患者最开始使用大剂量的糖皮质激素,并给于肿瘤坏死因子α抑制剂。糖皮质激素和肿瘤坏死因子α抑制剂是免疫系统多个分支的有效抑制剂,使患者处于与多种类型病原体相关的感染的高风险中,包括化脓性细菌,肺囊虫和侵袭性真菌,以及病毒感染。

在每日剂量20mg的情况下,使用超过泼尼松当量的高剂量糖皮质激素治疗2周以上,在一定程度上增加了肺囊虫感染的风险,应给予预防(该患者接受了预防)。肿瘤坏死因子α抑制剂也显示出因为肉芽肿反应的破坏而增加了分歧杆菌和真菌感染的风险,而肉芽肿反应对于病原体的控制至关重要。
除了所接受的有效的免疫抑制剂外,这位患者最近正在装修他的房子,这提高了暴露于土壤和环境霉菌孢子的可能性。他血里的半乳甘露聚糖和1,3-β-D-葡聚糖(真菌标记物,是侵袭性真菌感染的间接指标)水平升高,提示临床上有明显的真菌负担。支气管肺泡灌洗对黄曲霉菌呈阳性,尽管这些特定种类的曲霉菌会产生相当大的分生孢子或孢子,通常从鼻窦或者大气道的空气循环中掉出来。最终确认为一种更具侵袭性的物种,即土曲霉。与黄曲霉比较,土曲霉产生更小的分生孢子,并且具有较高的孢子形成和传播速率。这些特征,加上土曲霉在先天免疫细胞中持续存在的能力,使得这种霉菌物种难以根除。即使使用一线药物,比如伏立康唑(voriconazole),土曲霉感染相关的死亡率也约为60%。
在癌症治疗中使用免疫检查点抑制剂的越来越多。随着我们处理越来越多的检查点相关毒性反应,我们应该意识到免疫抑制剂使患者处于严重感染的高风险中。会诊咨询策略的使用,以及合理的化学预防措施可能会改善临床结果。
多学科管理
Dr. Kerry L. Reynolds(内科医生):
当这位患者意识到自己可能过不了住院这一关的那天,他鼓起勇气抬头看着我说:“医生,我知道这不太好,但是不管你做什么……请告诉我你可以从中学到东西。”我答应了他。
该患者属于少数(1.2%)的具有严重毒性反应的患者,免疫检查点抑制剂治疗后死亡。然而任何患者接受免疫检查点抑制剂治疗都有可能有自身免疫毒性反应的风险。现在,这种疗法已被美国食品药品监督管理局(FDA)批准用于17种晚期癌症,并且正在开发更多的药物,这类患者的人数正在迅速增加。
因为这些并发症的发作迅速且具有侵袭性,需紧急开始对这类毒性反应的检查和管理。护理通常需要整个医疗团队以真正的多学科方式进行协调。早期识别和治疗这些不良反应对于限制其持续时间和严重性非常重要。如果它们能够被及时识别并管理,大多数是可逆的。
这个病例给我们的启发是,应在医院开发一种严重免疫治疗并发症的服务,有众多的临床专业人士的参与,也突显了需要采用多学科方法来应对免疫检查点抑制剂治疗引起的毒性反应。这项服务致力于发展专业技术来识别不典型的表现,目标是建立一套最佳实践,组织方式是为这些独特的患者提供最有效的诊断和治疗的途径。
最终诊断
- 免疫检查点抑制剂治疗引起的毒性反应相关的土曲霉感染(肺炎,结肠炎和运动轴突神经病变)
- 无活动性疾病证据的转移性黑色素瘤

洋葱总结
死亡病例讨论是医院里最重要的临床总结会议,我们从患者的最后经历中深刻反省每一个决策,记录每一个教训,将这些经验作为技术武装,以期未来能够拯救更多的生命。

参考文献
[1]https://www.nejm.org/doi/full/10.1056/NEJMcpc1916250
,




