很多宝宝一到天气变化时,就容易扁桃体反复发炎。
扁桃体一发炎,感冒、发烧就都一起“上门拜访”!

图片来源:soogif.com

患儿,男,发热 6 天就诊。
发热第一天,到普通内科诊治,考虑为上呼吸道感染,给予“小儿豉翘清热颗粒”口服 3 天,患儿热度始终波动于 37.8℃~38.3℃,第四天再次来院普通门诊,诊为“化脓性扁桃体炎”,由于家长拒绝输液,给予“头孢地尼”口服抗感染,患儿依然发热,2 天后挂儿科门诊。

医生查体发现,患儿神志清楚,颈部可触及 2 枚肿大淋巴结,胸部有红色皮疹,两扁桃体肿大,其上可见白色膜状分泌物,考虑可能系 EBV 感染,行异型淋巴细胞、EBV 5 项检测,结果是:异淋 13%;EBVIgM 阳性,其余四项阴性。确诊为 EBV 感染。
为何会将患儿肿大的扁桃体考虑为化脓性细菌感染呢?
- 一方面,可能是年轻医师经验不足,需要与患儿其他症征相联系;
- 另一方面,没能仔细分辨细菌性和病毒性感染致扁桃体分泌物的不同之处。

图片来源:soogif.com

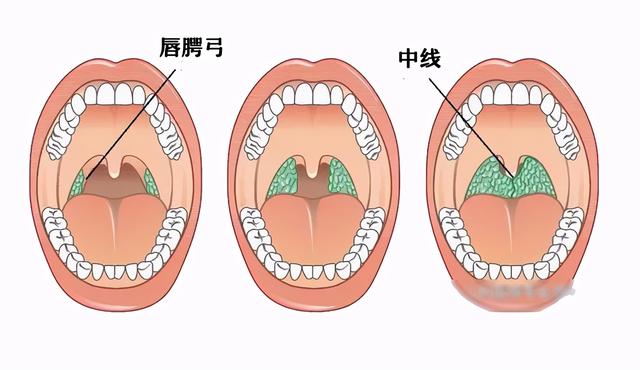
✎ 观察扁桃体的肿大度数
先了解局部的解剖名称,如图,这几个标志对扁桃体分度很重要。
▽

咽部的解剖名称(图片来源:医学之声)
正常的扁桃体隐藏在扁桃体窝中,大小不超过咽腭弓;发炎的扁桃体一般会出现红、肿、痛。
▽

正常扁桃体以及肿大的扁桃体
肿大的扁桃体分为Ⅰ°、Ⅱ°、Ⅲ°肿大 [1]。
- Ⅰ°肿大的扁桃体:超出舌腭弓,但不超过咽腭弓。
▽

Ⅰ°肿大的扁桃体(图片来源:医学之声)
- Ⅱ°肿大的扁桃体:超过咽腭弓,但未达到咽后壁中线。
▽
Ⅱ°肿大的扁桃体(图片来源:儿科医生专业资料库)
- Ⅲ°肿大的扁桃体:超过咽后壁中线。
▽
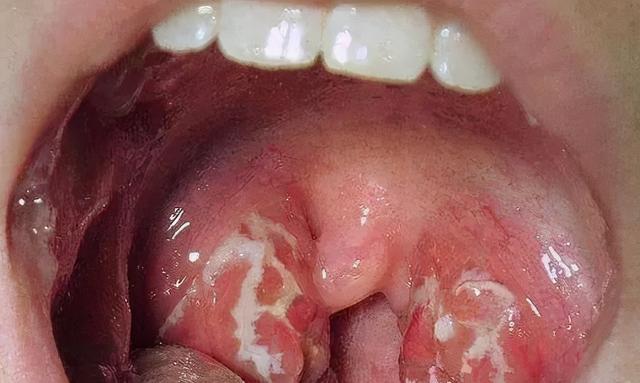
Ⅲ°肿大的扁桃体
✎ 观察扁桃体上的分泌物
1. 扁桃体上的脓性分泌物
常见于细菌感染引起,临床中最常见的是链球菌感染引起的,尤其是 A 群 β 溶血性链球菌;
其他如肺炎链球菌、金黄色葡萄球菌、白喉棒状感染、梭形杆菌等感染也可引起扁桃体分泌物增多。支原体感染也可有此种分泌物。
患儿可表现为高热、咽痛、吞咽困难。此时的扁桃体具有一般炎症表现,如红、肿、痛等表现。
新英格兰杂志,如有出现“甜甜圈”现象,多与 A 群溶血性链球菌感染有关 [1]。
▽

A 群溶血性链球菌感染所致的“甜甜圈”现象
(图片来源:新英格兰杂志)
2. 病毒感染
病毒感染也可以引起扁桃体分泌物增多,例如 EB 病毒、巨细胞病毒、鼻病毒、流感病毒、腺病毒等感染。
▽

A 系细菌感染所致的化脓性扁桃体炎;
B 系 EB 病毒感染所致的扁桃体上伪膜,周围无红肿现象
(图片来源:ghorayeb.com)
3. 局部黄色块状分泌物
常有异物感,多为扁桃体结石。
扁桃体无明显充血肿大,在扁桃体上窝处可见细小颗粒状白色质硬分泌物,可剥离,表面粘滑,碾压后常有腥臭味,压舌板及棉签挤压腭咽弓常可出现更多此类分泌物。

图片来源:腾讯医典

婴儿大约在6月- 9月前,扁桃体一般未发育,常无法看到。
过了婴儿期,扁桃体一旦发育完全,可能会保持较长时期的肿大状态,此时患儿无发热、咳嗽、咽痛等表现,可认为是“生理性肥大”,而不是慢性扁桃体炎。
链球菌感染使用抗生素的评分
McIsaac 评分
(Centor 评分改良标准)[2]
▽

依据 McIsaac 评分结果:
链球菌性咽炎的抗生素使用策略
▽


如发热、颈部淋巴结的肿大,结膜炎,散在的溃疡病变,皮疹,肝脾肿大等等情况来判断;同时也要注意一些少见疾病的可能,如咽部扁桃体发病的淋巴瘤和免疫缺陷性疾病等。
总之,扁桃体的诊视,虽然是临床工作最为普遍简单的事,却也隐藏着许多知识点。






