作者:管颜青
宫颈癌是目前唯一病因明确、可防可治的癌症,可通过完善的三级预防模式进行预防。2020年11月17日,包括中国在内的全球194个国家共同承诺加入WHO倡导的《全球加速消除宫颈癌2030战略》,对宫颈癌的三级预防提出了明确的“90-70-90”目标。其中“70”指的是70%的35-45岁女性,要接受至少一次高质量的宫颈癌筛查。那么,宫颈癌筛查史经历了哪些发展阶段?何为高质量的宫颈癌筛查?未来宫颈癌筛查将出现哪些新的技术和趋势?本文尝试从过去、现在及未来的时间线,来逐一分析阐释HPV检测在宫颈癌筛查中的价值和未来发展趋势。
宫颈癌筛查,为什么要关注HPV检测呢?1976年,德国科学家楚尔·豪森提出了人乳头瘤病毒(HPV)是宫颈癌病变主要诱因的假说;1983年,他与合作者在宫颈癌组织标本中发现了了HPV16和HPV18病毒,这为宫颈癌的病因学奠定了科学的理论基础:持续性的高危HPV感染是导致宫颈癌的元凶。2008年,因为发现了HPV与宫颈癌的关系,楚尔·豪森教授获得了诺贝尔医学奖。HPV检测在宫颈癌筛查中的价值也逐步凸显出来。

2001年,美国FDA批准HPV检测产品可用于细胞学ASCUS的分流;2003年,FDA批准HPV检测可用于30岁以上女性的宫颈癌联合筛查及宫颈病变治疗后的随访检测;2012年,美国癌症协会、美国阴道镜和宫颈病理学会推荐30-65岁女性采用宫颈细胞学和高危HPV联合检测作为宫颈癌筛查的方法。
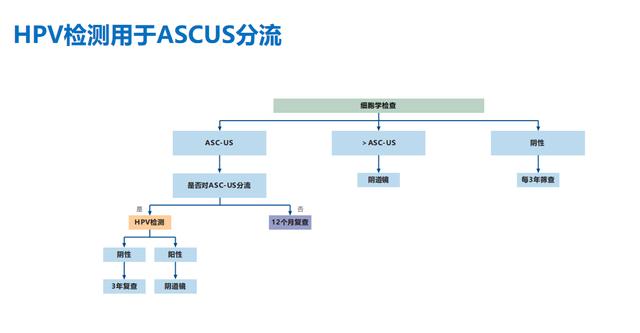

2015年初,ASCCP和美国妇科肿瘤协会(SGO)联合发布了《高危型人乳头状瘤病毒检测用于宫颈癌初筛:过渡期临床指南》(简称《过渡期指南》),指南提出:高危型HPV检测是美国当前基于细胞学(单独细胞学筛查、细胞学与HPV检测联合筛查)的宫颈癌筛查方案之外的另一种可供选择的方案。
美国宫颈癌筛查临床试验ATHENA研究的终点数据显示,三年作为一个筛查周期,相比单独细胞学策略、细胞学与HPV联合筛查策略,HPV初筛策略不仅拥有更高的筛查敏感性,且每检出一例CIN3 所需阴道镜检查数量与联合策略相似,从而支持HPV可作为除细胞学、细胞学HPV联合检测之外,另外一种可供选择的方法。
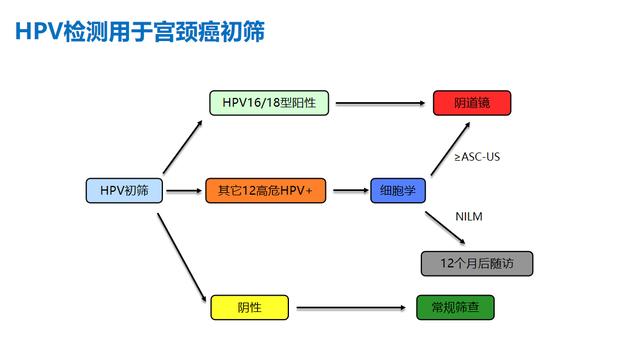
2020年,美国癌症协会发布《宫颈癌筛查指南更新》,推荐25岁—65岁女性,最好每5年进行一次HPV检测。在本次指南更新中,将联合检测和细胞学检测作为筛查策略应被视为临时性的,实验室负责人和临床机构医学负责人有责任普及HPV单独检测。
2021年,世界卫生组织发布了 第二版《宫颈癌前病变筛查和治疗指南》,WHO 建议:1、在一般人群中,从30岁开始,每5至10年进行一次HPV DNA。2、在HIV感染者中,建议从25岁开始,每3至5年定期筛查一次HPV DNA。随后,WHO在其补充文件中,明确了HPV RNA的用于宫颈癌初筛的适用场景,建议一般人群,每隔5年进行一次HPV RNA检测,HPV RNA阴性人群的纵向安全期比HPV DNA要短,因此其筛查周期也更短;此外,HPV RNA不适用于自采样、HIV人群。结合筛查成本、周期、技术普及度等因素,首要推荐HPV DNA用于宫颈癌初筛。

关于HPV检测方案的发展趋势,我们可以从美国FDA近20年批准的HPV检测技术和产品来做分析和预测。早在2003年,凯杰生物的HC2检测产品获批,HC2检测13种高危型HPV病毒,不进行具体分型,这是因为高危型的HPV持续性感染易导致宫颈癌的必要条件。
2011年,罗氏生物的Cobas HPV获得FDA批准,Cobas可以检测14种高危型HPV,并且对HPV 16/18型进行具体分型,众多基于HPV分型的研究结果表明:HPV16/18型的致癌风险最高,两者导致了70%的宫颈癌,因此需要对HPV16/18进行区分鉴别。
2011年,FDA批准了豪洛捷公司的HPV RNA E6E7检测产品,该产品可检测14种高危型HPV,对HPV 16及18/45单独检测,其他11种高危型不进行具体分型,该检测的设计是基于临床上出现了越来越多的HPV 45型感染导致的宫颈腺癌,HPV 45型的风险进一步被明确和证实。
2018年,FDA批准了BD公司的 Onclarity HPV检测产品,该产品可检测14种高危型HPV,对HPV16,18,45,31,51,52进行具体分型,另外8个型别采用分组显示结果。越来越多的证据表明:14种高危型HPV中,除了16和18型,其他高危型的致癌风险差异不一,需区别对待,比如HPV31和33型,其绝对风险与18型类似,未来可能直接转诊阴道镜;51/52/58等型别的风险较高,结合细胞学结果转诊阴道镜;其他较低风险的型别,可考虑一年后随访。

美国FDA批准的HPV产品从不分型、到部分分型(分16/18型)、再到拓展分型(分6个型),朝着精细化、精准化的方向在发展。随着检测技术的进步和临床研究数据的积累,预计未来FDA将批准HPV全分型以或HPV分型定量的相关产品。近年来,大样本的研究成果都表明:HPV基因分型能在单一基因型水平上,从高风险到低风险进行风险分层,实现更精准的风险持续监测,能有效优化HPV阳性人群的分诊。美国匹兹堡医学中心病理科赵澄泉教授在最近的CSCCP大会报告中讲到:中国的HPV检测技术已领先全球,也积累了充分的研究数据,建议中国在制定宫颈癌筛查指南时,可将HPV基因分型指导分流的价值纳入方案中!

此外,国内外越来越多的研究成果证明:HPV病毒载量与宫颈病变呈正相关性(尤其是与HPV16型同源的A9组基因型,如HPV52/58/33/31等),通过寻找每个型别的病毒载量与高级别病变相关的阈值,将有助于发现高级别病变,及时处理和治疗,具有更好的成本效益。例如福建省妇幼保健院采用硕世HPV21分型定量的研究表明:HPV31/33/52/58型的病毒载量大于10000拷贝/10000个细胞时,HSIL发生的风险就越高,建议转诊阴道镜。
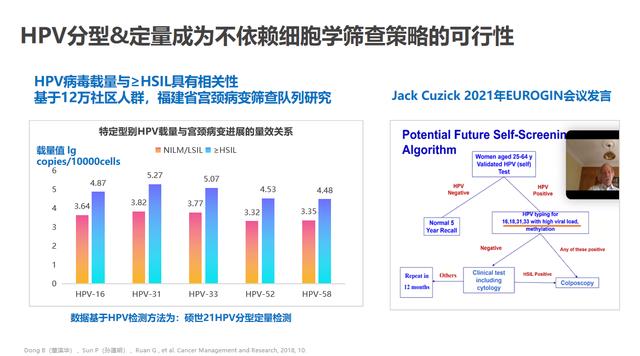
2019版美国ASCCP《基于风险的子宫颈癌筛查结果异常的管理共识》提出:基于风险值的细化和量化,加入“阈值”概念,同等风险、同等管理更加精细化。我们可以预测:未来更多的有助于评估宫颈病变和宫颈癌风险的产品将从科研走向临床,为早日实现消除宫颈癌战略提供有力保障。
,




