低分子肝素(low molecular weight heparin, LMWH)是当前最重要的非口服抗凝药,相比普通肝素、比伐卢定等其他非口服抗凝药,LMWH的优点颇多,例如:皮下注射即可,不需要持续给药,不需要常规监测抗凝效果,出现肝素诱导血小板减少症(HIT)与骨质疏松的风险也较小。这期我们就来看看低分子肝素在急性冠脉综合征(ACS)应用中的7个问题。
作者:费金韬 郑博
单位:北京大学第一医院
本文为作者授权医脉通发布,未经授权请勿转载。
LMWH是怎么来的?
由于普通肝素最早在103年前从狗的肝脏中提取出来,遂被命名为肝素。尽管我们早已不从动物肝脏中提取肝素,但仍然避免不了向动物进行“索取”,当今大规模工业生产的肝素,主要来源是猪肠粘膜。因普通肝素来源于提取而非合成,故很难获得纯净的化合物,因此普通肝素是分子量从3K至30K的多糖混合物,平均约15K。
得益于化工技术的进展,我们逐渐可以通过不同方法将肝素依据分子量进行分离。1976年E.A. Johnson等人突发奇想,将2种不同分子量的肝素(平均分子量9K与22K)皮下注射给健康志愿者,发现分子量对抗X因子活性有巨大影响,从此学界开始了对LMWH的大规模研究。
随着分子量的下降,肝素对Xa因子的拮抗作用越强,对IIa因子的拮抗作用越弱;抗Xa/抗IIa的比值越高,出血风险越低。目前用到的LMWH平均分子量在5K左右,如果将普通肝素的抗Xa:抗IIa作为1:1,那么LMWH的抗Xa:抗IIa为2-4:1,全人工合成的磺达肝葵钠(分子量1.5K)甚至可达1:0。随着分子量下降,肝素在体内的半衰期也越来越长,因此可以减少注射次数;而且,分子量下降后诱发HIT的风险也就更小,肝素系列中分子量最小的磺达肝葵钠甚至可以用于HIT患者的抗凝。

图1 肝素与LMWH和抗凝血酶3(AT3)结合后产生不同作用
几种LMWH区别在哪?
目前临床中能获得的LMWH包括依诺肝素、那屈肝素、达肝素等,尽管都称为LMWH,但还是存在一些区别。
首先,几种LMWH均是从猪肠粘膜获得普通肝素后再解聚得到,但具体的制备手段不同(因涉及很多化工专业知识,在此就不详谈了),最终会导致几种LMWH中的分子构成与平均分子量并不相同,进而产生了不同的抗Xa与抗IIa活性。由于各种LMWH之间存在的较大差异,FDA很早就发出声明,认为LMWH之间不可视为相互替代。
表1 几种LMWH的区别
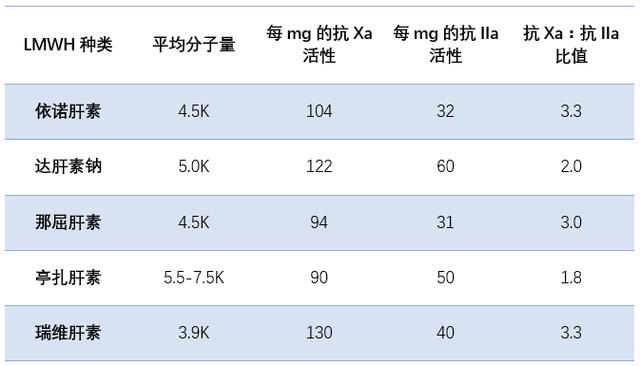
其次,并不是所有LMWH都有ACS使用的证据。目前为止,仅依诺肝素在ACS中的应用得到广泛研究,得出安全性优于普通肝素的结论,因此目前指南中仅提到依诺肝素,而未提及其他LMWH。
LMWH在ACS中究竟怎么用?
对于非ST段抬高型ACS(NSTE-ACS)患者,无论是2014年ACC/AHA指南、2015年ESC指南,还是2016年中国的指南,均将诊断后立即开始抗凝治疗列为I类推荐。在抗凝药物的选择上,NSTE-ACS中磺达肝葵钠最优,LMWH次之,再次为普通肝素,可以在不增加栓塞风险同时尽可能降低出血风险,另外给药也更加方便。依诺肝素的推荐剂量为1mg/kg皮下注射×每天2次,磺达肝葵钠则无论体重给予2.5mg皮下注射×每天1次。
如果NSTE-ACS患者短期内准备行冠脉造影,则普通肝素更为适合,不过可能会增加出血风险。如果造影前使用了LMWH,虽然很多学者认为等末次LMWH>8小时后可以换用普通肝素,但实际上ESC与中国的指南均不推荐这种做法,目前指南推荐方法为:如果LMWH末次使用时间<8h,不需要在造影时额外追加;如果>8小时,则需要额外追加LMWH 0.3mg/kg。如果患者在造影前使用磺达肝葵钠,则需要术中常规给予普通肝素或比伐卢定,以弥补磺达肝葵钠的导管血栓风险。在冠脉操作结束后一般无需继续抗凝,除非患者存在房颤、机械瓣或左室血栓等其他抗凝指征。
对于行初始PCI的STEMI患者,磺达肝葵钠首先被排除,因为相比普通肝素,磺达肝葵钠会明显增加导管血栓与冠脉并发症风险。LMWH与普通肝素仅在小型研究中进行过直接对比,结果表明LMWH可以降低缺血复合终点,出血风险没有差异。由于肝素的应用经验更为丰富,因此STEMI患者初始PCI时肝素应用比LMWH更多。当冠脉操作结束后,除非存在其他抗凝适应证,否则无需继续抗凝。
对于接受溶栓治疗的STEMI患者,2017年ESC指南推荐抗凝至血运重建或持续最多8天。对于这类患者,LMWH可能较普通肝素更为合理。将多项比较溶栓后LMWH与普通肝素的研究汇总后发现,LMWH可以降低缺血与出血事件的总体风险,主要归因于减少了再发心梗,另外LMWH长时间使用也更为方便。在接受链激酶溶栓的患者中,基于1项纳入超过12000名STEMI患者的大型RCT,2017年ESC指南认为磺达肝葵钠也可以考虑。
可以交叉使用普通肝素与LMWH吗?
相信诸位都听说过不能交叉使用普通肝素与LMWH,其实这一禁忌来源于2004年JAMA上发表的SYNERGY研究。这项研究纳入超过10000名高危NSTE-ACS患者,主要为了比较高危NSTE-ACS患者行早期侵入策略时依诺肝素与普通肝素孰优孰劣。
在得出依诺肝素不劣于普通肝素的结论后,这一研究意外发现随机分组后跨组的近800名患者出血风险明显升高,无论是普通肝素→依诺肝素,还是依诺肝素→普通肝素,输血率均是不跨组患者的2倍左右,同时死亡与心梗风险也更高,但原因目前尚不清楚。

图2 交叉使用依诺肝素与普通肝素明显增加出血风险
本着疑罪从有的原则,目前ESC与中国的指南中均明确不推荐交叉使用普通肝素与LMWH,如果NSTE-ACS患者本次发病后使用过LMWH,最好在造影过程中也使用LWMH抗凝。同理,不同LMWH均来源于普通肝素,但相互之间分子差异较大,最好也避免交叉使用。
如何监测LMWH抗凝效果?
一般情况下,LMWH的抗凝效果比较确定,不需要常规监测,但在肝肾功能异常、急诊手术等特殊情况下,可能需根据监测结果调整LMWH治疗。
由于LMWH很少影响aPTT、PT或ACT,如果想监测LMWH的抗凝效果,抗Xa活性是最合理的选择。
LMWH皮下注射约3-5h抗凝作用达峰,因此注射4h后检测峰效应比较合理。
不同方法检测的抗Xa活性存在差异,总体来说LMWH的抗凝治疗窗在0.5-1U/mL,可以根据不同情况进行上下调整。
肝肾功能异常,怎么用LMWH?
普通肝素绝大部分经肝清除,而LMWH大量经过肾清除,因此药物代谢受肾功能的影响非常大。以最常用的依诺肝素为例,当肌酐清除率<30mL/min时清除效率会降低30%,因此有必要根据肾功能调整LMWH的剂量。LMWH不会被血液透析的半透膜滤过,不需要考虑透析对LMWH清除的影响。
2015年和2017年ESC指南均认为,CKD 4期(eGFR 15-29 mL/min/1.73mm2)时,依诺肝素可减量至每天1次皮下注射,剂量仍为1mg/kg;而对于CKD 5期(eGFR<15 mL/min/1.73mm2)的患者,不推荐使用依诺肝素。其他肝素也可以参照依诺肝素的使用方法,根据抗Xa水平经验性调整治疗可能更为安全。
对于肝功能异常,目前尚无调整方案,也可以根据抗Xa水平来经验性调整治疗。
如何逆转LMWH的抗凝作用?
虽然鱼精蛋白对于LMWH也存在逆转作用,但与逆转普通肝素相比效果差一些,至于磺达肝葵钠更是完全无法被鱼精蛋白逆转,这与鱼精蛋白主要中和较大分子量的肝素有关。
LMWH中也存在一些较大的分子,这些大分子与出血关系更为密切。目前认为鱼精蛋白1mg:LMWH 1mg较为合理,如果出血持续可以再给予鱼精蛋白0.5mg:LMWH 1mg。因为存在过敏、低血压及心动过缓风险,鱼精蛋白使用速度不应该超过20mg/min。
近年来出现的Andexanet alfa被证明可以迅速逆转所有Xa拮抗剂,包括LMWH、磺达肝葵钠与口服的利伐沙班、阿哌沙班,1年前刚获得FDA审批,可惜目前在中国尚无法获得。除此外,有研究发现另外一种逆转剂Aripazine也可以迅速、完全地逆转LMWH的抗凝效果,不过临床效果还有待进一步证实。
参考文献:
[1] Mulloy B, Hogwood J, Gray E, et al. Pharmacology of heparin and related drugs[J]. Pharmacological reviews, 2016, 68(1): 76-141.
[2] Weitz J I. Low-molecular-weight heparins[J]. New England Journal of Medicine, 1997, 337(10): 688-699.
[3] Chandarajoti K, Liu J, Pawlinski R. The design and synthesis of new synthetic low‐molecular‐weight heparins[J]. Journal of Thrombosis and Haemostasis, 2016, 14(6): 1135-1145.
[4] Roffi M, Patrono C, Collet J P, et al. 2015 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the European Society of Cardiology (ESC)[J]. European heart journal, 2016, 37(3): 267-315.
[5] 中华医学会心血管病学分会, 中华心血管病杂志编辑委员会. 非ST段抬高型急性冠状动脉综合征诊断和治疗指南(2016)[J]. 中华心血管病杂志, 2017, 45(5):359.
[6] Ibanez B, James S, Agewall S, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation: The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC)[J]. European heart journal, 2017, 39(2): 119-177.
[7] Petersen J L, Mahaffey K W, Hasselblad V, et al. Efficacy and bleeding complications among patients randomized to enoxaparin or unfractionated heparin for antithrombin therapy in non–ST-segment elevation acute coronary syndromes: a systematic overview[J]. JAMA, 2004, 292(1): 89-96.
[8] Simon E M, Streitz M J, Sessions D J, et al. Anticoagulation Reversal[J]. Emergency medicine clinics of North America, 2018, 36(3): 585-601.
,




