来源: jxradiology
介绍
在评估肌肉病变时,需要区分四种基本异常模式中的哪一种:
1、肌肉水肿,即肌肉中T2加权图像的信号强度增加,否则正常的解剖结构:
- 外伤
- 肌炎:感染性肌炎,坏死性筋膜炎,自身免疫性肌炎(多发性肌炎,皮肌炎)
- 炎症性肌病:格雷夫斯病
- 放射治疗
2、肌肉萎缩,即脂肪过多:
- 废用性
- 由于神经卡压,脊髓灰质炎导致的慢性去神经支配
- 肌营养不良症:Duchenne型肌营养不良症
3、肌肉内肿块:
- 软组织肿瘤
- 血肿
- 脓肿
4、副肌,即具有正常信号的异常解剖结构
其中一些病变,如多发性肌炎,需要活检后选择适当的治疗。在其他情况下,如骨化性肌炎,应避免活检,因为它可能导致误诊为骨肿瘤,从而导致不适当的治疗。
MR通常可以提示诊断的线索、以及是否有必要进行活检,特别是当它们与临床特征和其他影像检查发现相关时。
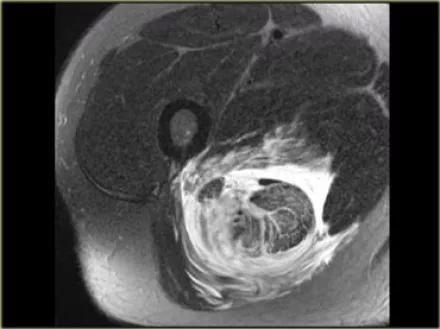
上图的病人在医院停车场的冰上滑倒并撕裂了腘绳肌腱。当坐骨神经受到血肿刺激时,腘绳肌腱与坐骨神经炎有关。
肌肉水肿(Muscle Edema)
肌肉水肿是最常见的MR表现。仅基于MR发现很难做出具体的诊断。一定要结合详细的病史,因为它通常提供诊断线索。肌肉水肿最常见的原因是外伤。
炎症性肌病(Inflammatory myopathy)
炎症性肌病是一个专业术语,它定义了一组肌肉疾病,包括骨骼肌的炎症,通常累及相邻的筋膜,CPK升高。
他们被认为是自身免疫性疾病。当使用术语炎性肌病时,实际上考虑三种不同的疾病:即皮肌炎(DM),多发性肌炎(PM)和包涵体肌炎(IBM)。

上图是炎性肌病的一个例子。图示所有肌肉的信号均增加,包括肌间隔内,这是水肿;皮下组织也有一些水肿。外伤在所有肌间隔中出现水肿是非常罕见的。肌肉内没有液体收集,但注意到周围筋膜积液(箭)。

上图是肌炎患者。可见多个肌间隔受累,有大片的水肿,皮肤受累和筋膜周围积液。它表现是非特异性的,但可以考虑肌炎。炎症性肌病通常是双侧对称的。肌炎的MR特征包括T1加权图像上的正常结构,增强的羽状水肿,皮肤网状信号,异常表现不限于特定的肌间隔或神经支配区。
多发性肌炎(Polymyositis)

上图患者为患有多发性肌炎(PM),一种炎性肌病。通常以双侧大腿肌肉对称性受累。一般来说,并非累及所有肌肉,因此MR可以帮助找到最佳的活检区域。有时全身MR用于多发性肌炎的诊断和激素治疗后的随访。
包涵体肌炎(Inclusion body myositis)
- 包涵体肌炎是炎症性肌病之一,是最近报道的一种不明原因的肌炎。
- 它是50岁以上患者最常见的获得性肌病,约占所有炎症性肌病的四分之一(16-28%),尽管炎症不是这种疾病的突出特征。
- 这是一种惰性疾病,没有皮肤改变。
- 倾向于累及的肌肉是三角肌,股四头肌,手指屈肌和踝关节屈肌。
- 患者表现为肌无力,该疾病的名字来源于组织学发现有管丝状或髓样包涵体。
- 虽然这些发现是非特异性的,但是对于上述肌肉异常的老年患者来说,需要考虑这种诊断。

上图是包涵体肌炎患者。
注意股四头肌的对称性受累和周围组织缺乏水肿。
胶原血管疾病引起的肌炎(Myositis in collagen vascular disease )

- 患有潜在胶原血管疾病的患者可发展为肌炎,如类风湿性关节炎,系统性红斑狼疮(SLE),混合性结缔组织病和干燥综合征。
- 上图为SLE患者,病灶是非常局灶性的(右腿,内收肌)或结节状。
- 结节性肌炎是一种局灶性增生性肌炎,它是最不常见的形式。
- 不仅与胶原血管疾病有关,而且与淋巴瘤有关。由肌炎引起的病变有时与淋巴瘤本身无法区分,活检是必需的。
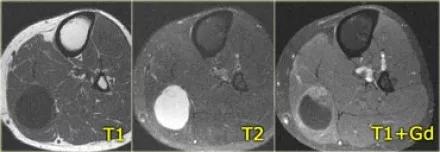
上图为另一位局灶性结节性肌炎的患者,T1WI,T2WI和增强后与其他肿块影像表现相仿。有淋巴瘤病史,可以诊断为局灶性结节性肌炎,但对于这些图像没有任何影像特征性表现。

- 肌炎与潜在恶性肿瘤的关系仍存在争议,并且这种关联的几率尚未确定。
- 2种类型的癌症表现出与肌炎的相关:卵巢癌和非霍奇金淋巴瘤(上图患者更罕见,病例显示是转移性甲状腺癌,箭头所示)。
- 肌炎可以先于恶性肿瘤(如副肿瘤综合征),这并不是说患有肌炎的患者需要常规筛查恶性肿瘤。
放射性肌炎(Radiation myositis)
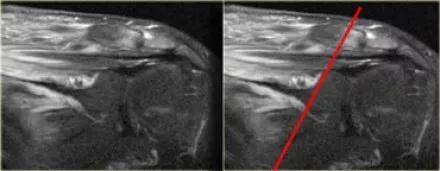
放射治疗后多年可以看到由于放射损伤引起的肌炎。
这可能是一种血管问题,在停止治疗后不会消失。
病史通常提供线索,也可以看到肌肉内一个边界清楚和照射野一致的边界。
格雷夫斯病(Graves disease)


上图是一个众所周知的炎症性肌病的例子,有甲状腺功能亢进病史:格雷夫斯病,也称为甲状腺相关眼病。体积增加的眼肌和眶内脂肪的炎症导致突眼。
药物性肌炎(Drug induced myositis)

- 多种药物可以诱发肌炎,在临床实践中,最常见的罪魁祸首似乎是他汀类降脂药物。在大量患者中他汀类药物诱发肌肉疼痛和肌炎,通常需要减少剂量或者需要停止服用药物。
- 在上图的病例中(阿托伐他汀(立普妥)肌炎),注意臀部周围肌肉的炎症变化。
- 停药后,肌肉疼痛会在约2周后消失,但MRI大致一个月后仍会出现异常。进行随访MR的最佳时间是停药后约6周。
- 这是一位患有高胆固醇的老年患者,服用立普妥。
- 患者出现肌肉酸痛和疼痛,CPK轻度升高。
- 这些改变很轻微,我们看到围绕肌肉边缘的筋膜有少量积液。
- 皮肤无明显改变。
HIV相关的肌炎(HIV myositis)
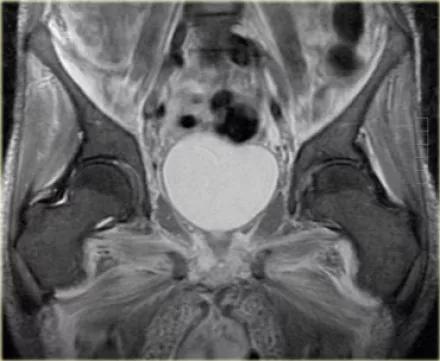
- 抗逆转录病毒药物(用于HIV阳性患者)也可引起肌炎,因为它们会干扰线粒体修复。
- 这种影像异常征象与他汀类降脂药物引起的肌炎非常相似。
- 患者会出现无力和疼痛,这些变化多出现在较大的肌肉中。
- HIV阳性患者的差异相对较大(自身免疫,HIV消耗综合征伴II型肌纤维萎缩,去神经支配和感染)。
- 能够排除这些患者的感染显然很重要。区分二者的方法是看病变是否对称性。齐多夫定(AZT)药物性肌病或HIV肌炎是对称性的。感染通常是单侧的或至少是不对称的。
由感染引起的肌炎(Myositis due to infection)

- 没有脓肿形成或坏死的肌肉感染或肌炎可能在MR图像上仅仅表现为水肿;
- MR图像和临床病史可提示存在这种感染。
- 细菌性肌炎通常发展为脓肿形成,因此在MR图像上通常具有肿块样征象。
- 病毒感染不会发展为脓肿形成。
- 肌肉感染可能是由于: 血源性:脓性骨炎,寄生虫性
局部传播:蜂窝织炎,骨髓炎
自身免疫反应:莱姆病(Lyme disease),流感
- 有肌肉感染风险的重要群体是糖尿病患者,免疫受损患者,具有开放性伤口的患者(包括导致感染扩散至深部或皮肤感染的溃疡)。
- 肌肉感染的标志是肌肉内存在的积液(上图,FS T1 C)。
化脓性肌炎(Pyomyositis)


- 在上图T1WI,FS T2和FS T1 C的膝关节矢状图像。在T1图像上,我们看到小腿后部肿块伴有周围肌肉的炎症改化。
- 在FS T2像显示了边界不清的积液,并且肌肉中的炎症变化更清晰。
- T1和T2像是非特异性改变。它可能是一种肿瘤,但肿瘤往往不会在它们周围产生如此广泛的炎症变化。
- 病灶中间缺乏强化与周围炎症变化和病史提示将有助于诊断化脓性肌炎。

上图是另一个患有艾滋病的患者,图像示更广泛的化脓性肌炎。箭头所示的增厚强化的脓肿壁。

上图示双侧腰大肌脓肿,是脊柱结核患者的并发症。
坏死性筋膜炎(Necrotizing fasciitis)

- 坏死性筋膜炎是皮肤和皮下组织较深层的罕见感染,容易在皮下组织内的筋膜平面上扩散(上图)。
- A型链球菌是坏死性筋膜炎中最常见的病原体。
- 这些细菌有时被称为“食肉细菌”,这是一种误称,因为细菌实际上并不吃组织。它们通过释放毒素导致皮肤和肌肉的破坏,毒素包括链球菌化脓性外毒素。
结节病(Sarcoidosis)

- 上图是另一种炎症性疾病的例子:结节病。
- 结节病的MR表现多样化,既有皮肤的变化,又有肌肉中特有的结节状增强。
- 1-2%活动性的结节病患者会有肌肉受累,并且总会有皮肤变化。
- 增强模式也被称为“星条旗”(Stars and Stripes)模式,主要是因为肌肉长轴上的条纹改变。
【版权声明】本平台属公益学习平台,转载系出于传递更多学习信息之目的,且已标明作者和出处,如不希望被传播的老师可与我们联系删除
,




