来源: 柔济免疫

图:张泉 摄影作品
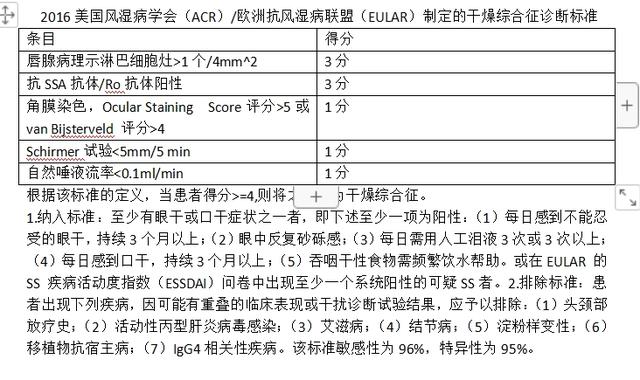
原发性干燥综合征(primary Sjögren's syndrome,pSS)是一种以淋巴细胞增殖及进行性外分泌腺体损伤为特征的慢性炎症性自身免疫病,患者血清中存在多种自身抗体。除有涎腺、泪腺功能受损外,可出现多脏器多系统受累。在我国,SS的规范化诊断和治疗落后于其他常见的风湿性疾病,如类风湿关节炎和系统性红斑狼疮。以下我们总结了2002年版、2012年版、2016年版的干燥综合征分类标准供大家共同学习,同时附上《2020年原发性干燥综合征诊疗规范》推荐治疗方案及原则,以及合并妊娠相关问题解答。


《2020年原发性干燥综合征诊疗规范》推荐治疗方案及原则
(一)局部症状的治疗
目前的治疗干预尚不能达到逆转腺体功能紊乱及治愈疾病,对口眼干的首选治疗是通过局部治疗缓解症状。应教育患者认识疾病,保持健康生活方式及愉悦心情。
(二)系统症状的治疗
存在系统受累,特别是活动性内脏器官受累的患者可使用糖皮质激素、免疫抑制剂和生物制剂治疗。常用免疫调节/免疫抑制药物包括羟氯喹、甲氨蝶呤、来氟米特、吗替麦考酚酯、硫唑嘌呤、环磷酰胺、环孢素、艾拉莫德等。
1.皮肤症状:环状红斑者可短期局部使用糖皮质激素,也可应用羟氯喹。全身使用糖皮质激素主要针对广泛或严重的皮肤病变,如血管炎样皮疹。
2.关节痛/关节炎:可用非甾体抗炎药、羟氯喹。出现关节炎者可用甲氨蝶呤、来氟米特、硫唑嘌呤、艾拉莫德等。
3.肌肉受累:,pSS患者低疾病活动度的肌痛,不伴肌无力及肌酸激酶升高时,应用非甾体抗炎药对症治疗。而中、高疾病活动度肌炎患者,糖皮质激素可作为一线药物,病情严重者可联合免疫抑制剂,如甲氨蝶呤(每周7.5 mg~15 mg)等。
4.间质性肺炎:pSS合并间质性肺病通常较其他结缔组织病相关肺间质病轻。对胸部高分辨CT确诊的肺病变范围<10%,且无呼吸系统症状、肺一氧化碳弥散量占预计值百分比>65%的患者,建议密切监测,每隔6个月左右评估一次。病情严重和进展较快的患者可使用口服或静脉注射糖皮质激素治疗,免疫抑制剂可选择环磷酰胺、吗替麦考酚酯等。用于治疗特发性肺纤维化的抗纤维化药物吡非尼酮和尼达尼布等,对SS合并肺间质纤维化疗效有待进一步证实。
5.肾脏受累:肾小管酸中毒时需补钾并长期使用枸橼酸合剂纠正酸中毒,预防可能危及生命的并发症。
6.神经系统受累:中枢神经系统受累时可使用大剂量糖皮质激素(1 mg·kg-1·d-1~2 mg·kg-1·d-1)治疗,严重者激素冲击,同时联合免疫抑制剂,如环磷酰胺、吗替麦考酚酯或硫唑嘌呤等,提高诱导缓解疗效并减少维持期的复发。
7. 血液系统受累:血小板严重减低、溶血性贫血时需予糖皮质激素治疗,原则与系统性红斑狼疮合并此情况时类似。可联合免疫抑制剂,如环孢素、他克莫司等。反复治疗效果不佳可用大剂量免疫球蛋白(IVIG)0.4 g·kg-1·d-1,连用3~5 d。利妥昔单抗可用于难治性血小板减少。
8.冷球蛋白血症:冷球蛋白血症的治疗取决于病情的严重程度,可使用糖皮质激素(必要时可使用冲击疗法)、免疫抑制剂(如环磷酰胺、硫唑嘌呤或吗替麦考酚酯)、血浆置换、利妥昔单抗等。
10. 植物药:白芍总苷和雷公藤等中药制剂在我国也常用于SS的治疗,或作为其他治疗方案的组合。
干燥综合征与妊娠相关问题解答
1.干燥综合征影响女性生育能力吗?
答:国外研究发现,干燥综合征本身并不影响女性患者的生育能力,但患者体内的抗SSA抗体、抗SSB抗体可影响胎儿,导致胎儿生长发育异常、先天性心脏传导阻滞、新生儿狼疮综合征、新生儿血色病。据意大利的研究显示,原发性干燥综合征患者中,胎儿先天性心脏传导阻滞的发生率为5.5%,高于健康人群的0.25%~0.36%。
2.与正常孕妇相比,干燥综合症孕妇更应注意哪些呢?
答:
(1)孕期不仅仅到妇产科就诊,还应该到风湿免疫科就诊。
(2)把握孕期药物的使用,有些药物孕期如甲氨蝶呤不能用,有些药物如羟氯喹孕期可用。
(3)更应关注补充叶酸,尤其是刚停用甲氨蝶呤的患者,孕前3个月和整个孕期均应该使用。
(4)在孕18周以后,需关注抗SSA和或SSB抗体是否导致胎儿心脏异常,包括心脏传导阻滞等。
(5)更应注意预防感冒,因孕期可能更易感冒。
3.干燥综合征患者的妊娠时机是什么?
答:在病情控制、各项免疫指标正常或抗体滴度最低、未服药或服用药物影响最小的阶段考虑妊娠为宜。在妊娠前,任何治疗方案的改变均需要维持2~3月,确保换用的方案能将疾病控制在缓解状态。妊娠前如果遇上疾病复发,应在疾病稳定后考虑妊娠。
4.干燥综合征患者妊娠期如何治疗?
答:
(1)对症治疗:保持口腔清洁,勤漱口,减少龋齿和口腔继发感染。避免应用影响唾液腺分泌的药物如阿托品、抗组胺药等。对于干燥性角结膜炎患者,外用眼膏保护角膜。
(2)全身治疗:如果妊娠期间干燥综合征患者出现严重内脏损伤等表现,一般建议终止妊娠后,应用糖皮质激素和免疫抑制剂治疗。若孕期病情平稳,则定期随诊观察。妊娠期可考虑使用的药物包括糖皮质激素、抗疟药(硫酸羟氯喹)、柳氮磺吡啶、硫唑嘌呤、环孢素。妊娠期禁用的药物包括甲氨蝶呤、环磷酰胺、霉酚酸酯等。应避免用中大剂量糖皮质激素(0.5~2mg/(kg·d),建议使用尽可能最小剂量的激素维持疾病缓解状态,同时应积极控制血压、血糖,积极补充钙质预防骨质疏松。硫酸羟氯喹是妊娠期可安全选择的药物之一;妊娠期间用每日1.5~2mg/kg的硫唑嘌呤是相对安全的;妊娠期可使用最低有效剂量的环孢素。建议患者定期到风湿免疫科、产科复诊,在专科医生指导下接受更专业的治疗。
5.干燥综合征患者孕期如何监测?
答:孕期对母亲、胎儿和产后对新生儿应进行严密监测。特别是对抗SSA抗体、抗SSB抗体阳性患者,应积极地在专科医生指导下监测胎心,定期完善多普勒超声心动图,注意胎儿心脏传导阻滞的问题。应加强产前检查,注意胎儿是否有骨骼发育不良、生长受限、胎儿窘迫等。
6. 为何抗SSA和抗SSB抗体会引起胎儿心脏传导阻滞?
答:抗SSA抗体和抗SSB抗体可通过胎盘进入胎儿体内,与胎儿心脏上的窦房结、房室结等结合,引起自身免疫反应,导致胎儿组织损伤如胎儿窦房结、房室结和希氏束发生炎症、钙化、纤维化,致胎儿心脏传导阻滞。
7.如何判断胎儿的房室传导阻滞是免疫异常介导的?
答:
(1)孕妇患有自身免疫疾病如干燥综合征或抗磷脂综合征,体内存在抗SSA和抗SSB抗体阳性(最多见)或抗磷脂抗体。
(2)孕早中期常规体检均正常,包括NT、无创DNA和大排畸超声等。
(3)孕18周后胎儿心律才出现异常:因为母体内自身抗体包括抗SSA和抗SSB等约在孕16周后开始大量进入胎儿体内,导致发病。
8.干燥综合征患者体内抗SSA和抗SSB抗体阳性一定会导致胎儿先天性心脏传导阻滞吗?
答:不一定。研究显示,母亲抗SSA抗体阳性的胎儿先天性心脏传导阻滞的发病率仅为1%~2%,而抗SSA和抗SSB抗体同时阳性患者的胎儿发生先天性心脏传导阻滞的概率有所增加,为5%。不过,对于发生过胎儿先天性心脏传导阻滞孕史的母亲,再次妊娠胎儿的患病率增至12%~20%。
9. 胎儿房室传导阻滞的诊断方法有哪些?
答:胎儿房室传导阻滞的诊断方法主要包括胎儿超声心动图、胎儿心电图及胎儿心磁图等。其中胎儿超声心动图是目前国内最常用、最有效的检测方法。
10. 对抗SSA抗体、抗SSB抗体阳性的干燥综合征患者孕期如何监测?
答:对于抗SSA/SSB抗体阳性的高风险母亲,建议孕 16 周首次进行胎儿超声心动图检查,孕16~24周每周筛查胎儿心脏超声心动图,此后每2周筛查至孕34周。
11. 糖皮质激素可在孕妇孕早期应用来预防胎儿发生房室传导阻滞吗?
答:目前没有证据证明糖皮质激素可以预防胎儿发生房室传导阻滞,故不推荐给抗SSA/SSB抗体阳性无临床症状的女性使用糖皮质激素来预防胎儿房室传导阻滞。但是,有风湿病临床症状的孕妇首选非含氟类激素(如强的松、强的松龙或甲基强的松)治疗。
12.为什么胎儿因抗SSA和(或)抗SSB抗体阳性的孕妇导致的心脏传导阻滞,用地塞米松,而不用强的松和美卓乐?
答:研究发现,因为地塞米松可通过胎盘,作用于胎儿的心脏病变组织,可能使I度或II度房室传导阻滞恢复正常(但不能逆转已存在时间较长的III度房室传导阻滞)。而强的松和美卓乐可被胎盘上的11-β脱氢酶灭活,通过胎盘的量很少,对胎儿产生不了治疗作用。
13.怀孕时发现胎儿房室传导阻滞,母亲坚持生下来后如何处理?能哺乳吗?
答:可以母乳喂养,包括孕期使用硫酸羟氯喹、小剂量激素和低分子肝素的母亲可正常哺乳。
(1)胎儿II度以上传导阻滞者:3个月内请儿童心脏科医生评估,进一步监测。
(2)胎儿宫内II度房室传导阻滞,出生前已逆转者:仍需严密监测,仍有进展为III度房室传导阻滞的可能。
(3)心室率<55次/分及有心衰患儿:尽早置入起搏器。
(4)有III度房室传导阻滞的患儿:63%~93%需置入起搏器,约10%植入后仍进展为心肌病。
14.目前是否有药物可预防胎儿发生房室传导阻滞?
答:对于发生过心脏传导阻滞患儿的孕妇再次妊娠时,需要进行预防治疗。硫酸羟氯喹是迄今为止被证实能预防胎儿发生房室传导阻滞的药物,但并非100%预防。研究发现,母亲坚持孕期服用硫酸羟氯喹>200mg/d可使心脏传导阻滞的发生率降低72%,建议高危孕妇至少在孕6~10周前即开始用硫酸羟氯喹。我们一般采取如下方法:孕期持续用硫酸羟氯喹 糖皮质激素,同时在孕14周和孕18周用免疫球蛋白,1g/kg,甲强龙从孕期14周开始用 32mg/d,第16周减至16mg/d,第24w 减至8mg/d并维持,辅以预防骨质疏松的药物。
来源:
1.人卫版第9版内科学(831页)
2.张文、厉小梅、徐东等,2020年原发性干燥综合征诊疗规范,中华内科杂志2020 年4月第59 卷第4期Chin J Intern Med,April 2020, Vol. 59, No. 4
3.Shiboski SC, et al. Arthritis Care & Research,2012,64:457-87
4.Shiboski CH,Shiboski SC,Seror R,et al.2016 American College of rheumatology/European League against Rheumatism Cclassification Ccriteria for primary sjogren'Syndrome.
5.湘源患友之家微信公众号
#医师报超能团#
#超能健康团#
,




