随着先天性心脏病(以下简称先心病)诊断、药物治疗及手术治疗等技术的进步,能存活到育龄的先心病女性患者越来越多。妊娠及分娩期间,女性的血流动力学发生急剧变化,合并先心病,尤其是复杂先心病的女性母婴死亡风险和并发症发生风险明显升高。

此外,部分有遗传倾向的先心病女性后代患先心病的几率也明显升高。因此,建立妊娠心脏团队并对高危患者进行多学科系统治疗至关重要。先心病患者的妊娠管理应贯彻到孕前至产后全过程。
妊娠合并先心病的病理生理产前
1. 总血容量⬆:24周达高峰,基础值40%(单胎)/67%(双胎)。
2. 心输出量⬆:30-50%,早期依赖于SV⬆,晚期依赖于HR⬆。
3. 外周血管阻力⬇:局部代谢物如前列腺素和NO⬆,24周最低,达30%。
4. 血压⬇:DBP⬇达10-15mmHg。
分娩过程1. 心率⬆
2. 中心静脉压⬆
3. 心输出量⬆
4. 血压⬆
产后1. 心输出量⬆:60%,产后1h.
2. 外周血管阻力⬆:产后6个月
3. 血压⬆:产后1-2d.
血流动力学急剧变化→心律失常、急性心衰、肺动脉高压、艾生曼格综合征......
妊娠风险评估
改良WHO妊娠风险分级
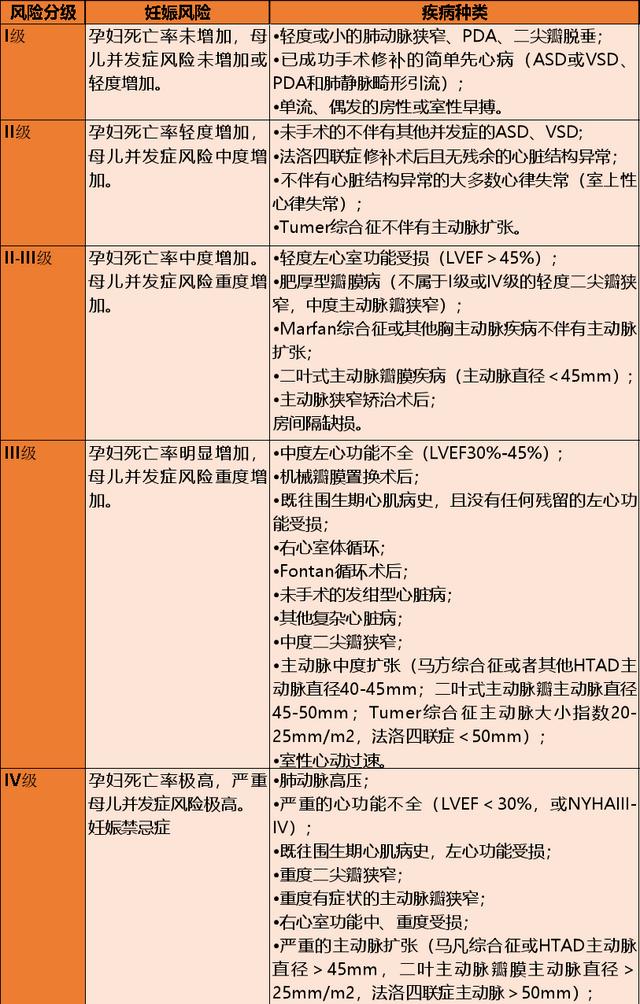

妊娠前

可以行矫治手术的患者孕前行心脏手术治疗,术后再评估妊娠风险。
妊娠期并发症管理•妊娠可降低室性心律失常和折返性SVT的发生阙值(⬆15%);
•心律失常可导致胎儿灌注不足;
•治疗:心电监护,用药警惕致畸风险!
★异位搏动:通常可耐受;
★阵发性室上速:
◤急性复律:首推刺激迷走神经 静脉用腺苷(I,C);如无效可静脉用美托洛尔/普洛萘尔(IIa,C)或维拉帕米(IIb,C);如血流动力学不稳定,立即直流电复律(I,C)。
◤长期治疗:首推口服地高辛或美托洛尔/普洛萘尔(I,C),无效可试用索他洛尔或恩卡胺(IIa,C);再无效推荐使用普罗帕酮或普鲁卡因胺(IIa,C)。
警惕:阿替洛尔(⬆胎儿生长迟缓)禁用。
妊娠管理——严重并发症•治疗:心电监护!用药警惕胎儿毒性!
★室性心动过速:
◤急性复律:首推静脉用β-blockers(I,C);如血流动力学不稳定,直流电复律(I,C);如有指针,植入ICD(I,C);
◤长期治疗:首推口服β-blockers(I,C),无效可试用索他洛尔或恩卡胺或普罗帕酮(IIa,C)。
警惕:射频消融术不推荐,仅用于药物治疗无效且症状严重时(IIb,C)。
★房扑/房颤
◤首推选择性β-blockers,无效可试用CCB;
◤抗凝预防血栓形成。
妊娠管理——孕前管理•孕前诊断评价:病史 辅助检查
以下患者应避孕:
★肺动脉高压、NYHAIII/IV级、心室功能受损(LVEF<40%)或者重度三尖瓣反流(TR);
★Ebstein畸形若有症状,血氧饱和度<85%和(或)心力衰竭;
★Fontan循环及血氧饱和度<85%、心功能下降、中重度房室反流、难治性心律失常或蛋白质丢失肠病;
★二尖瓣狭窄(MS)女性且瓣膜面积<25px²在干预治疗前不建议怀孕;
★血管性Ehier-Danlos综合征患者、严重主动脉扩张(遗传性胸主动脉疾病,如马方综合征>45mm,二叶式主动脉瓣畸形>50mm或27mm/m²体表面积,或Tumer综合征主动脉大小指数>25mm/m²体表面积)。
★孕前心脏治疗:有可能行矫治手术的心脏病患者,建议在前行心脏手术治疗,尽可能纠正心脏的结构及功能异常,术后再行妊娠风险评估,在充分了解病情及妊娠风险的情况下再妊娠。
妊娠管理——孕期管理

•胎儿检测:
★所有HD自身患有CHD或伴侣患有CHD的孕妇在妊娠18-22周进行胎儿超声心动图检查;
★胎儿明确有先天性心脏病,并且继续妊娠者,建议行胎儿染色体检查;
★孕28周后增加胎儿脐血流、羊水量和无应急试验(NST)等检查监测胎心。
•分娩方式选择(2018年ESC指南):
★首选经阴道分娩(IC级)(出血量少,感染,静脉血栓及栓塞发生风险低);
★妊娠40周时考虑引产(IIaC级);
★建议严重的肺动脉高压(包括艾森曼格综合征)患者行剖宫产术分娩;
★对于口服抗凝剂、急性难治性心力衰竭、严重的主动脉疾病患者,应考虑剖宫产术分娩。
妊娠管理——产后管理•高危产妇转入ICU/CCU监测至少24-48h;
•持续心电监护至少24小时;
•限制液体输入量和输液速度:1000ml-2000ml/d,保持负平衡-500ml,3天后再逐渐过渡到出入量平衡;
•持续镇痛72h;
•需抗凝的患者:分娩后24h后且恢复良好可恢复抗凝治疗;
•分娩后继续随访6个月。
妊娠管理——严重并发症1.急性心力衰竭
•LVEF<30%,NYHAIII-IV级:妊娠禁忌症!
•高危孕妇(孕前心衰病史、心肌病史、肺高压病史、LVEF<40%,NYHAIII级以上):密切随访;
•发生高峰期:妊娠中期末、分娩和产后早期;
•治疗与非妊娠妇女相同,但需避免胎儿毒性药物(如ACEI,ARB和醛固酮受体拮抗剂)!
•分娩
时机:如可耐受,则37周后,34周前需促进胎肺成熟;
左侧卧位:避免胎儿压迫IVC;
心电监护、心氧饱和度监测、动脉血压监测;
麻醉镇痛;
严格限制液体输入量。
2. 不伴有肺高压的紫绀型心脏病
•静息状态下SpO2<85%;胎儿活产率<12%,妊娠禁忌;
•静息状态下SpO2<85%-90%:进行运动试验,如血氧早期大幅度下降,则预后极差,不建议妊娠;
•静息状态下SpO2>90%:预后良好;
•治疗:
限制体力活动、吸氧;预防静脉血液滞留:血栓栓塞形成是最主要的风险;预防性肝素使用:长期卧床病人;利尿;补铁;分娩:经阴道分娩。
总结•妊娠合并先心病患者特殊病理生理改变可能导致严重的后果;
•先心病患者最好先行手术矫正,后再次评估妊娠风险;
•熟悉改良的WHO妊娠风险分类评估法,正确评估母体和胎儿风险,是尽量保证母婴安全的前提。
来源:余丹青教授在2019第三十届长城国际心脏病学会议上讲课内容整理





