罗 莉 赵 静 李东红 张 雅△ 闫春芳 王蕴颖 张 平

冻融胚胎移植(F-ET)是辅助生殖技术中的重要组成部分,其在降低多胎率、提高累积妊娠率,预防卵巢过度刺激综合征等方面起着重要作用。为了进一步改善 F-ET 的结局,了解自然周期和人工周期方案的选择与治疗结局的关联。本研究对我院生殖医学科进行 F-ET 的264个周期进行回顾性分析,探讨自然周期和人工周期方案的选择在 F-ET 结局上是否存在差别。

资料与方法
1 一般资料
2009年1月至2011年1月在我科进行 F-ET 的264个周期,患者年龄22~45岁,不孕年限1~16年。根据患者月经是否规律,有无正常排卵及子宫内 膜生长情 况 分为自然 周 期组和人工周期组。自然周期组包括既往月经规律、排卵正常、子宫内膜生长良好者;人工周期组包括既往月经不规律、排卵障碍、子宫内膜生长不良者。
2 方 法
①冻融胚胎的选择:
取卵周期采用常规超促排卵方案,即长方案或短方案,取卵后根据患者情况采用体外受精-胚胎移植或卵胞浆内单精子显微注射受精,并进行胚胎培养,取卵后第2~3天移植胚胎,将剩余的胚胎(3级以上)进行程序化冷冻保存,采用常规的快速复温法复苏胚胎,复苏后胚胎存活细胞>50%总细胞数,孵育2h后进行移植。胚胎分级标准如下:根据胚胎生长速度(D2指受精后39~42h,即胚胎第2天,为2~4细胞,D3即胚胎第3天,为4~8细胞)、生长大小是否均匀、颗粒现象、碎片情况等进行胚胎分级,参考 Thorir[1]及国内其他实验室的评分标准,将分裂期 胚 胎 分 为 4 级。1 级,分 裂 球 大 小 均 等、透亮、无碎片;2级,分裂球大小不均,碎片<10%;3级,分裂球大小不均,碎片10%~50%;4级,分裂球大小不均,碎片>50%。
②胚胎移植前子宫内膜的准备:
自然周期组:月经第10~12天常规超声检查,观察有无优势卵泡生长,以后继续 B 超监测至自然排卵或肌肉注射绒毛膜促性腺激素(HCG),排卵后2~3d移植胚胎。人工周期组:月经第3~5天口服戊酸雌二醇,根据患者以往 内 膜 情 况,选 择 不 同 起 始 剂 量 (2~8mg/d),服用5~6d后行B超检查,观察子宫内膜厚度及评价子宫内膜生长速度,并适当调整剂量,超声监测至子宫内膜厚度≥8mm 时肌注黄体酮(40mg/d)使子宫内膜转化为分泌期,2~3d后移植胚胎。
③ 胚胎移植后黄体支持及妊娠的判断:
自然周期组:移植后根据注射HCG日的雌二醇(E2)进行黄体支持。每日肌肉注射黄体酮40~60mg,连续14d。移植后14d晨抽血查β-HCG(化学发光免疫分析法,康源公司,美国),若 >10IU/ml则为妊娠;5周后行B超检查,若见宫内孕囊和卵黄囊者则为临床妊娠,黄体支持至妊娠10周,定期随访至分娩。超声检查未见孕囊且复查血β-HCG升高不明显或下降者为生化妊娠。人工周期组:移植后继续服用戊酸雌二醇及每日肌肉注射黄体酮 40~60mg,连续14d。妊娠的判断方法同自然周期组。
3 统计学方法
使用 SPSS13.0统计软件进行数据分析,计数资料的比较采用χ2检验,计量资料采用独立样本t检验,P<0.05为差异有统计学意义。

结 果
本研究对 264个 F-ET 周期进行分析,剔出因胚胎解冻后无存活胚胎而取消周期者,共移植胚胎 593个,胚胎级别均在3级以上。其中自然周期组移植周期180个,移植胚胎 401个;人工周期组移植周期 84个,移植胚胎192个。
1 自然周期组和人工周期组患者基本情况比较见表1。两组患者的年龄、不孕年限、周期第3天基础 E2值、移植日内膜厚度、移植胚胎数和移植胚胎级别,差异无统计学意义(P>0.05);两组基础促卵泡素(FSH)水平、基础黄体生成素(LH)水平,差异有统计学意义(P<0.05)。

2 自然周期组和人工周期组移植胚胎质量比较见表2。移植胚胎中Ⅰ级、Ⅱ级、Ⅲ级胚胎为可移植胚胎,自然周期组和人工周期组Ⅰ级、Ⅱ级、Ⅲ级胚胎分别为 31.92% 对 31.25%,40.89% 对 42.19%,27.19%对26.56%,比较差异无统计学意义(P>0.05)

3 自然周期组和人工周期组临床结局比较见表3。两组间胚胎种植率(29.4%对31.3%)、生化妊娠率(51.1%对47.6%)、临床妊娠率(37.2% 对35.7%)、流产率(13.4% 对13.3%)、多胎率(16.4% 对16.7%)及分娩率(82.1%对80.0%)均无统计学意义(P>0.05)。
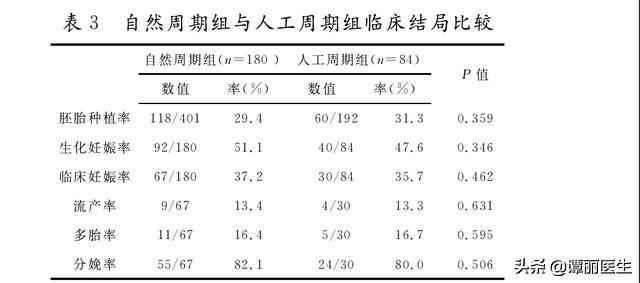
注:胚胎种植率=孕囊数/移植胚胎数;生化妊娠率=生化妊娠周期数/移植周期数;临床妊娠率=临床妊娠周 期 数/移 植 周 期 数;流 产 率 = 流 产 周 期 数/临 床妊娠周期数;多胎率=多胎周期数/临床妊娠周期数;分娩率=分娩数(妊娠28周以后,包括死产和死胎)/临床妊娠数

1 各种用药方案对 F-ET 结局的影响,目前已有许多报道称在 F-ET 过程中,采用自然周期法或人工周期法可获得相似的种植率和妊娠率[2]。但自然周期符合生理状态,有规律月经并排卵者尽量采用自然周期法,既符合胚胎着床的生理要求,又可减少周期药物使用给患者带来的痛苦及增加的经济负担。也有一些学者认为在月经规律的患者中采用自然周期方案能取得较人工周期方案更高的妊娠率[3]。我们的研究发现 F-ET 周期中采用自然周期法或人工周期法能够得到相似的移植结局。人工周期通过模拟生理状态血清激素变化,使血清雌激素水平升高与内膜厚度增加同步化,促进子宫内膜转化为接受状态,与胚胎发育同步。Ghobara等[4]通过随机对照研究发现,采用促 性腺激素释放激素(GnRH-a)降调的人工周期与未采用GnRH-a降调的人工周期相比,前者临床妊娠率明显升高,但 无 统 计 学 差 异;克 罗 米 芬 加 人 尿 促 性 素(HMG)组与 HMG 组相比,HMG 组临床妊娠率高,周期取消率和多胎妊娠率低,但无统计学差异,研究认为各种内膜准备方案临床结局无显著差异。Dal等[5]研究认为人工周期采用 GnRH-a降调与不采用 Gn-RH-a降调,临床妊娠率、流产率统计学差异。但 Hill等[6]研究认为采用 GnRH-a降调的人工周期与未采用GnRH-a降调的人工周期相比,能显著提高活产率。可能与 GnRH-a及 HCG 促进卵母细胞最终成熟,对冷冻解冻胚胎临床妊娠率的影响有关。Merviel等[7]研究认为解冻胚胎的内膜准备采用 GnRH-a及卵泡刺激素(FSH)方案,与自然周期相比,临床妊娠率统计学无差异。本研究自然周期和人工周期方案在 F-ET 中的临床结局相似。
2 移植胚胎数量和质量对 F-ET 结局的影响恰当的移植胚胎数量,即不影响妊娠率,也可控制多胎妊娠率在合适的范围。Pandian等[8]研究认为单个胚胎移植明显降低了多胎率,但也降低了出生率。Jiang等[9]认为<35岁妇女解冻胚胎移植 2 个与 3 个相比较,能减少多胎率,并有相 似的妊娠率。Min 等[10]研究认为移植非优质胚胎比移植优质胚胎,妊娠率明显下降;妇女≥38 岁移植单个胚胎与 2 个胚胎相比较,会明显降低出生率;≤35岁的妇女移植2个优质胚胎预测临床结局较好;36~37岁妇女移植1个优质囊胚预测临床结局较好。在本研究中,虽然移植1个胚胎的妊娠率较移植2个和3个胚胎者低,但并没有统计学差异。还需要继续扩大样本量进行研究。
3 女方年龄对 F-ET 结局的影响 目前女方年龄越大卵子质量越差已无争议。母亲年龄是影响累计妊娠率的主要因素。有研究[10]认为妇女年龄在 22~33岁,34~37岁及38~45岁,优质胚胎率随着年龄的增加而下降,在移植胚胎质量相同的情况下,随着年龄的增加妊娠率、复苏率下降。但 Check等[11]研究认为解冻胚胎移植29岁与35岁比较,种植率高,但妊娠率无差异。目前认为高龄妇女妊娠率降低的主要原因是卵子质量的改变,年龄与卵细胞染色体非整倍体发生率呈正相关,可能与高龄女性卵细胞线粒体、纺锤体老化和同源染色体不分离、姐妹染色单体的过早分离有关。本研究并未发现自然周期组与人工周期组间的平均年龄存在差异,但一部分患者因年龄偏大卵巢功能下降而选择人工周期方案,还需要更多临床病例的累积。

参考文献(略),





